 COVID-19 w Polsce – na początku był chaos
COVID-19 w Polsce – na początku był chaos
| Źródło: Najwyższa Izba Kontroli
Przebieg pandemii COVID-19 według Najwyższej Izby Kontroli
 COVID-19 w Polsce – na początku był chaos
COVID-19 w Polsce – na początku był chaos
- O podejrzeniu popełnienia przestępstwa niedopełnienia obowiązków przez urzędników Ministerstwa Zdrowia, którzy doprowadzili do zawarcia niekorzystnej dla Skarbu Państwa i interesu publicznego umowy z prywatną firmą na pilne dostarczenie 50 respiratorów marki Draeger Savina 300. Firma dostarczyła urządzenia 30 czerwca 2020 za ponad 10,3 mln zł. Cena za sztukę wyniosła ok. 45 tys. euro, podczas gdy produkty o tych samych parametrach, tego samego producenta były dostępne w tym czasie w niższych cenach. W dodatku respiratory nie spełniały polskich norm i wymagały wprowadzenia zmian w oprzyrządowaniu.
- O podejrzeniu popełnienia przestępstwa niedopełnienia obowiązków przez urzędników kancelarii premiera w związku z zawarciem umowy z państwową spółką w kwietniu 2020 r. Umowa dotyczyła m.in. nabywania w imieniu własnym spółki, ale na rachunek Kancelarii premiera respiratorów, bez zobowiązania spółki do stosowania przy ich zakupie reguł dotyczących wydawania środków publicznych. W efekcie spółka kupiła, a następnie dostarczył w okresie od 30 kwietnia 2020 r. do 7 listopada 2020 r. 285 respiratorów marki Bellavista 1000e za w sumie 45,6 mln zł. Cena za jedną sztukę wyniosła od ok 159 tys. zł do 159,5 zł, w sytuacji gdy w tym czasie produkty o tych samych parametrach, tego samego producenta były dostępne na rynku w cenie ok. 65 tys. za sztukę. W dodatku zakupione respiratory nie spełniały polskich norm. Skarb Państwa poniósł szkodę w wysokości ok. 27 milionów złotych.
Kancelaria premiera zapłaciła także tej samej państwowej spółce 253,5 tys. zł brutto za dostarczone w kwietniu 2020 r. dwa respiratory AEONMED X01100000-0226-A, mimo że urządzenia i w dniu dostawy, i dniu zapłaty, a także co najmniej do 23 czerwca 2021 r. nie były sprawne, nosiły ślady użytkowania i nie spełniały polskich norm. Respiratory kupiono po zawyżonej cenie i z pominięciem przepisów dot. zamówień publicznych oraz zasad gospodarowania środkami publicznymi.
- O podejrzeniu popełnienia przestępstwa przez ówczesnego wiceministra zdrowia, który w kwietniu 2020 r. podjął decyzję o zakupie 30 respiratorów JIXI-H-100A bez rozeznania rynku, bez zachowania formy pisemnej umowy, na podstawie ustaleń z dostawcą co do liczby i rodzaju towaru objętego umową, co było niezgodne z ustawą o finansach publicznych. W efekcie Ministerstwo Zdrowia musiało zapłacić spółce Skarbu państwa ponad 3,6 mln zł za dostawę respiratorów, mimo że urządzenia całkowicie nie nadawały się ratowania życia i zdrowia pacjentów, w tym zakażonych wirusem SARS-CoV-2, a tym właśnie uzasadniano tryb pilnego zakupu respiratorów bez stosowania przepisów prawa zamówień publicznych.
Wady kupionych respiratorów, powodujące niejednokrotnie zagrożenie dla bezpieczeństwa pacjentów, uniemożliwiły wykorzystanie tych urządzeń podczas zwalczania epidemii.
W związku z tym, że szereg regulacji wprowadzonych na podstawie specustawy budzi istotne zastrzeżenia, prezes NIK złożył do Trybunału Konstytucyjnego dwa wnioski o stwierdzenie niezgodności niektórych jej przepisów, a także tzw. ustawy zmieniającej z Konstytucją RP.
Brak planów na wypadek epidemii
Kontrola przeprowadzona przez Izbę pokazała, że mimo doniesień dotyczących rozprzestrzeniania się koronawirusa SARS-CoV-2, w chwili pojawienia się pierwszych zachorowań w Polsce nie mieliśmy krajowego planu działania na wypadek epidemii (istniejące przepisy nie wymagały jego opracowania). Na skuteczne przeciwdziałanie zagrożeniu epidemicznemu w skali kraju nie pozwalały także Wojewódzkie Plany Działania na Wypadek Wystąpienia Epidemii, nie tworzyły bowiem spójnej całości i zawierały nieaktualne dane dotyczące dostępnych kadr medycznych, lokalizacji izolatoriów oraz miejsc kwarantanny. Plany te nie zostały zaktualizowane, mimo że informacje o nowym zagrożeniu pojawiły się już pod koniec 2019 r.
Mimo kryzysu wywołanego w Polsce epidemią COVID-19, minister zdrowia przez sześć pierwszych miesięcy od stwierdzenia pierwszego przypadku SARS-CoV-2 w Polsce nie zwoływał resortowego Zespołu Zarządzania Kryzysowego i nie przygotował sektora ochrony zdrowia na nawrót epidemii. Minister nie wykonał także kluczowej decyzji Rządowego Zespołu Zarządzania Kryzysowego, dotyczącej przygotowania planu tworzenia szpitali tymczasowych, a później nie koordynował ich uruchamiania i nie zapewnił korelacji liczby łóżek covidowych z potrzebami wynikającymi z przebiegu epidemii, zarówno w odniesieniu do szpitali tymczasowych, jak i do całego systemu opieki szpitalnej.
W chwili wybuchu epidemii w Polsce w naszym systemie ochrony zdrowia nie było także dostatecznie licznej kadry medycznej i wystarczającej liczby łóżek w szpitalach zakaźnych. Zasoby te byłyby niewystarczające do skutecznego przeciwdziałania epidemii o ogólnokrajowym zasięgu i zwalczania większej liczby przypadków chorób wysoce zakaźnych i szczególnie niebezpiecznych (np. dżuma, ospa prawdziwa, gorączka krwotoczna). Ponadto większość szpitali wyznaczonych w planach wojewódzkich do leczenia zakażonych pacjentów nie było do tego przygotowanych – nie posiadały specjalistycznego sprzętu i zapasów środków ochrony osobistej, co ograniczało możliwość wykorzystania ich potencjału do leczenia pacjentów z COVID-19 w pierwszych tygodniach trwania epidemii.
3789 łóżek w 22 szpitalach wielospecjalistycznych, które w czasie tzw. pierwszej fali epidemii (marzec-kwiecień 2020 r.) zostały przeznaczone wyłącznie do leczenia pacjentów z COVID-19 (tzw. szpitali jednoimiennych) wystarczyło do zapewnienia miejsc dla wszystkich zakażonych osób wymagających hospitalizacji. Skutkiem zmiany zakresu świadczeń udzielanych przez te placówki było jednak istotne ograniczenie dostępu do leczenia szpitalnego dla pacjentów niezarażonych wirusem SARS-CoV-2, a leczących się dotychczas w tych szpitalach.
Nieprzygotowana do przeciwdziałania epidemii o ogólnopolskim zasięgu była również Państwowa Inspekcja Sanitarna (PIS), której brakowało pracowników, funduszy, środków łączności i narzędzi informatycznych oraz środków ochrony osobistej. Braki te utrudniały PIS skuteczne wykonywanie przypisanych jej zadań, dotyczących przeciwdziałania epidemii.
Okres spadku liczby zakażeń i hospitalizacji pomiędzy majem a wrześniem 2020 r. nie został wykorzystany do opracowania rzetelnych (realistycznych) zasad działania dla sektora ochrony zdrowia na czas prognozowanego na jesień nawrotu epidemii, nie przeprowadzono także szkoleń ani ćwiczeń w szpitalach i nie przygotowano planu rozbudowy bazy łóżek szpitalnych dla pacjentów z COVID-19.
3 września 2020 r. minister zdrowia przedstawił wprawdzie Strategię walki z epidemią COVID-19. Jesień 2020 r. lecz proponowane w niej rozwiązania nie odnosiły się kompleksowo do ograniczonych zasobów, czy realnych warunków działania polskich szpitali i zdezaktualizowały się wobec oczekiwanego wzrostu liczby zakażeń i hospitalizacji.
Niekorzystna specustawa
Przez cały czas trwania stanu epidemii, który został odwołany 15 maja 2022r. rząd ani nie opracował ogólnopolskiego planu przeciwdziałania epidemii, ani nie wprowadził przewidzianego w Konstytucji RP stanu klęski żywiołowej uznając, że nie uzasadnia tego sytuacja w kraju. Jednak na podstawie specustawy z dnia 2 marca 2020 r uchwalonej przez Sejm RP na wniosek rządu, wprowadzono regulacje pozwalające na nakładanie na obywateli ograniczeń (np. zawieszenia działalności przedsiębiorców) wydawanie nakazów (np. ewakuacji, poddania się kwarantannie, badaniom lekarskim i stosowania środków profilaktycznych) i zakazów (organizacji imprez masowych, przemieszczania się, przebywania w określonych obiektach), analogicznych do rozwiązań stosowanych w przypadku ogłoszenia na terenie kraju stanu klęski żywiołowej.
Ponadto, na podstawie specustawy organy administracji rządowej uzyskały nieprzewidziane wcześniej w przepisach ustawy o stanie klęski żywiołowej, prawo do wydawania wiążących poleceń (decyzji) skierowanych w praktyce do wszystkich podmiotów – w tym przedsiębiorców i jednostek samorządu terytorialnego. Wobec braku kompleksowego planu działania w warunkach epidemii, zarządzanie systemem ochrony zdrowia w tym czasie było oparte właśnie o te indywidualne rozstrzygnięcia organów administracji rządowej, wydawane na podstawie przepisów specustawy.
16 czerwca 2023 r. prezes NIK wystąpił do Trybunału Konstytucyjnego o stwierdzenie niezgodności przepisów specustawy i ustawy zmieniającej z Konstytucją RP w następujących aspektach:
- trybu uchwalenia ustaw niezgodnego z art. 2 i 7 Konstytucji (tryb procedowania, nienależyta vacatio legis)
- artykułów 10, 10a i 11h. specustawy, które naruszają prawo do sądu, dwuinstancyjności postępowania, zasady nakładania obowiązków na samorządy i przedsiębiorców,
- artykułu 65 ustawy zmieniającej (z dnia 14 maja 2020 r.), który narusza zasadę jedności budżetu państwa z art. 219 Konstytucji.
Kontrola przeprowadzona przez NIK pokazała, że w pierwszych tygodniach 2020 r., pomimo potwierdzonego zagrożenia Państwowe rezerwy środków ochrony indywidualnej i aparatury medycznej były utrzymywane na niskim poziomie i nie podjęto skutecznych działań by je zwiększyć. Doprowadziło to do ograniczenia dostępność produktów niezbędnych do przeciwdziałania epidemii dla szpitali wyznaczonych do przyjmowania pacjentów z COVID-19.
W pierwszych miesiącach epidemii uzupełniano brakującą aparaturę medyczną wykorzystując wprowadzone na podstawie specustawy zmiany w przepisach, które miały ułatwić działania w ramach zwalczania COVID-19. Ułatwienia te zniosły jednak mechanizmy kontrolne, zapewniające prawidłowe gospodarowanie środkami publicznymi przeznaczonymi na przeciwdziałanie epidemii. To, z kolei stworzyło warunki do niegospodarnych i niecelowych działań – jak np. zakup niekompletnych, niesprawnych, lub nie odpowiadających polskim normom respiratorów.
Sprawowaniu skutecznego nadzoru nad gospodarnością wydatkowania środków publicznych nie sprzyjało dokonanie w wielu przypadkach rozdziału zadań pomiędzy podmioty niepowiązane ze sobą organizacyjnie i hierarchicznie.
Przykładem takiego rozproszenia kompetencji i odpowiedzialności był zakup respiratorów przez Szefa Kancelarii premiera od pośrednika – spółki z udziałem Skarbu Państwa, której urządzenia dostarczyła firma spoza branży medycznej.
Decyzje merytoryczne co do liczby i ceny zamawianych respiratorów podejmowały bowiem inne organy niż te, które za urządzenia płaciły i to z pominięciem trybu przetargowego, za to z przyrzeczoną refundacją ze środków publicznych. Z kolei jakość respiratorów sprawdzała ówczesna Agencja Rezerw Materiałowych, dysponująca jedynie ograniczoną wiedzą na temat oczekiwań nabywcy. Ta skomplikowana, wieloetapowa procedura stwarzała, zdaniem NIK, mechanizm korupcjogenny.
Schematyczny przebieg zakupu respiratorów przeprowadzonego przez ministra szefa KPRM
- Środki na zakup części respiratorów w budżecie KPRM
- O asortymencie i rodzaju kupowanych respiratorów decyduje MZ
- KPRM podpisuje umowę z pośrednikiem
- Pośrednik kupuje u dostawcy
- Pośrednik przekazuje zakup do RARS z pominięciem KPRM
- RARS odbiera sprzęt nie znając warunków umowy
- RARS egzekwuje ukompletowanie i naprawy sprzętu od pośrednika
- Pracownicy pośrednika dostosowują sprzęt do wymogów
- RARS przekazuje informacje do KPRM o odbiorze wraz z informacją o nieprawidłowościach
- KPRM wypłaca pośrednikowi pieniądze
Szpitale tymczasowe dla chorych na COVID-19 tworzone w Polsce od października 2020 r. na niespotykaną w Europie skalę, powstawały bez żadnego planu, bez rzetelnej analizy danych o sytuacji epidemicznej i dostępności kadr medycznych, a także bez kalkulacji kosztów, ustaliła Najwyższa Izba Kontroli.
Mimo, że ówczesny minister zdrowia dysponował aktualizowanymi na bieżąco informacjami o liczbie zakażeń, hospitalizacji i liczbie wolnych łóżek, decyzje o utworzeniu wielu z 33 szpitali tymczasowych wydawane były bez związku z bieżącym i prognozowanym stanem epidemii w poszczególnych województwach i w całym kraju. Na trzy placówki, które tworzono, ale które nie zostały uruchomione, wydano niemal 31,5 mln zł, z czego ponad 29 mln zł na utworzenie i utrzymanie szpitala tymczasowego w hali Netto Arena w Szczecinie, w którym nie przyjęto ani jednego pacjenta.
Nieskoordynowane w skali kraju działania doprowadziły do powstania nadmiernej, w stosunku do potrzeb, rezerwy łóżek covidowych i personelu medycznego. W efekcie od marca 2020 r. do kwietnia 2022 r. koszty utrzymania gotowości do udzielania świadczeń pacjentom z COVID-19 we wszystkich przystosowanych do tego szpitalach wyniosły ok. 7 mld zł, podczas gdy w tym samym okresie, na faktyczne leczenie pacjentów zakażonych wirusem SARS-COV2 państwo wydało niecałe 5 mld zł. To oznacza, że ponad 2mld zł więcej kosztowało utrzymanie pustych łóżek szpitalnych oraz opłacanie lekarzy i pielęgniarek gotowych, w razie konieczności, do podjęcia pracy, niż rzeczywiste udzielanie pomocy chorym (kwoty te nie obejmują tzw. dodatków covidowych wypłaconych personelowi medycznemu za wykonana pracę). Dowodzi to, zdaniem NIK, niewłaściwego zarządzania systemem opieki szpitalnej w zakresie przeciwdziałania COVID-19 przez dwóch kolejnych Ministrów Zdrowia.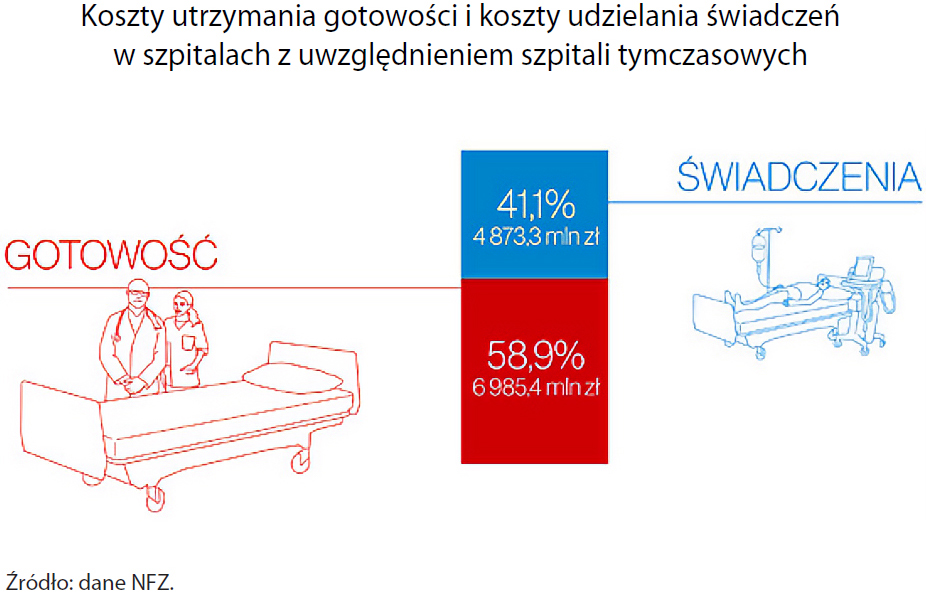
Szpitale tymczasowe, które kosztowały budżet państwa w sumie 941,6 mln zł, zaczęły powstać w październiku 2020 r. Pierwsze były tworzone w miejscach wcześniej przeznaczonych do udzielania świadczeń leczniczych, jednak minister zdrowia, bez analizy potrzeb dotyczących uruchomienia dodatkowych łóżek covidowych i związanych z tym kosztów, zdecydował o ulokowaniu kolejnych takich placówek w obiektach wielkopowierzchniowych - na stadionach, w centrach wystawienniczych czy w halach widowiskowo-sportowych. Nakłady na 14 tego rodzaju szpitali wyniosły ponad 612,6 mln zł, czyli 2/3 kwoty, która została przeznaczona na utworzenie, funkcjonowanie i likwidację wszystkich szpitali tymczasowych, w Polsce. Zdaniem NIK, szczegółowa analiza dostępnych ministrowi zdrowia danych pozwalała na stwierdzenie, że nawet bez szpitali tymczasowych w obiektach wielkopowierzchniowych była zachowana bezpieczna rezerwa łóżek covidowych.
Tymczasem nakłady na takie szpitale w przeliczeniu na jedno łóżko wyniosły niemal 149 tys. zł i były dwukrotnie wyższe niż w szpitalach tymczasowych, utworzonych w obiektach przeznaczonych do udzielania świadczeń leczniczych. Czterokrotnie wyższe były natomiast nakłady na szpitale wielkopowierzchniowe w przeliczeniu na jednego pacjenta, wyniosły prawie 36 tys. zł.
Zdaniem NIK wydatki na takie placówki były niecelowe, nieefektywne i nie przyniosły trwałych rezultatów w postaci wzmocnienia infrastruktury szpitalnej kraju. Po zakończeniu działalności wszystkie szpitale funkcjonujące w obiektach wielkopowierzchniowych zostały zlikwidowane, a zdemontowane konstrukcje i instalacje nie mogły być ponownie wykorzystane jako pełnowartościowy materiał budowlany. Niecelowe i nieuzasadnione było także, zdaniem NIK, wydanie przez NFZ ze środków Funduszu przeciwdziałania COVID-19 niemal 166 mln zł na pokrycie kosztów utrzymywania przez te szpitale gotowości do udzielania świadczeń.
Tworzenie nadmiernej rezerwy łóżek covidowych wraz z obsadą personelu medycznego, które nie były wykorzystywane, nie pozostało bez wpływu na kondycję całego sytemu opieki szpitalnej. Istotnie ograniczało bowiem dostęp do leczenia szpitalnego dla pacjentów z innymi schorzeniami niż COVID-19. Według oficjalnych danych Ministerstwa Zdrowia do końca kwietnia 2023 r. na COVID-19 zmarło w Polsce ponad 119,5 tys. osób. Z kolei Główny Urząd Statystyczny podał, że w 2020 r. odnotowano o ponad 67 tys. zgonów więcej niż w roku poprzednim, a w 2021 r. ich liczba przekroczyła o blisko 154 tys. średnioroczną wartość z ostatnich 5 lat. Ta nadmierna śmiertelność była zarówno bezpośrednim skutkiem zachorowań na COVID-19, jak i skutkiem ograniczenia dostępu do świadczeń dla pacjentów z innymi schorzeniami.
NIK objęła kontrolą 12 szpitali tymczasowych, a w przypadku trzech Izba złożyła zawiadomienia do prokuratury. Dwa z nich dotyczą możliwości popełnienia przestępstwa przez ministra aktywów państwowych, który w sposób niegospodarny wydał ponad 2,4 mln zł na nieutworzony ostatecznie szpital tymczasowy w hali „Arena Jaskółka" w Tarnowie.
Kolejne zawiadomienie ma związek z budową szpitala tymczasowego we Wrocławiu i uzasadnionego podejrzenia popełnienia przestępstwa przez wojewodę dolnośląskiego. Chodzi m.in. o umowę zawartą z prywatną firmą na budowę nowych obiektów szpitalnych, mimo że polecenie ministra zdrowia w tej sprawie obejmowało „przystosowanie terenu i obiektów" do potrzeb szpitala tymczasowego. Działania wojewody spowodowały nieuzasadnione wydatki w wysokości co najmniej 11,4 mln zł brutto.
Zdaniem NIK, szpital tymczasowy we Wrocławiu został wybudowany w warunkach samowoli budowlanej, a działania wojewody w sprawie tej inwestycji były chaotyczne i spóźnione. Według stanu z 31 grudnia 2021 r. koszty związane z organizacją i funkcjonowaniem placówki wyniosły w sumie ok. 79,4 mln zł. O ustaleniach kontroli, które wskazują obszary zagrożone mechanizmami korupcyjnymi, Izba powiadomiła także Centralne Biuro Antykorupcyjne.
Ostatnie ze złożonych zawiadomień dotyczy faktury na niemal 71 tys. zł, jaką szpitalowi Ministerstwa Spraw Wewnętrznych i Administracji w Katowicach wystawiła spółka odpowiedzialna za świadczenie usług w okresie od 25 do 30 listopada 2020 polegających na kompleksowym utrzymaniu czystości w adaptowanych na szpital tymczasowy pomieszczeniach Międzynarodowego Centrum Kongresowego wraz z dystrybucją posiłków i transportem wewnętrznym m.in. pacjentów, odpadów, brudnej i czystej bielizny. Szpital MSWiA opłacił fakturę ze środków Funduszu Przeciwdziałania COVID-19, choć z ustaleń kontroli NIK jednoznacznie wynika, że tym okresie szpital tymczasowy nie przyjął ani jednego pacjenta.
Klęska urodzaju - 33 szpitale tymczasowe w Polsce
Z danych uzyskanych przez Najwyższą Izbę kontroli wynika, że szpitale tymczasowe uruchamiane w Europie w związku z COVID-19 były traktowane jedynie jako rozwiązanie doraźne, przeznaczono je dla pacjentów, którzy nie wymagali intensywnej opieki medycznej lub stanowiły rezerwę utrzymywaną na wypadek wzrostu liczby hospitalizacji. Zwykle w jednym kraju tworzono najwyżej dwie takie placówki, w których na pacjentów czekało od 300 do 1300 łóżek. Wyjątek stanowiła Anglia, tam powstało siedem szpitali tymczasowych, mających do dyspozycji od 500 do 4000 łóżek. Szpitale utworzone w Czechach i w Niemczech oraz sześć szpitali w Anglii nie przyjęły żadnego pacjenta. W 11 europejskich krajach tego rodzaju placówek nie uruchomiono w ogóle.
W Polsce utworzono 33 szpitale tymczasowe, z czego 32 uruchomiono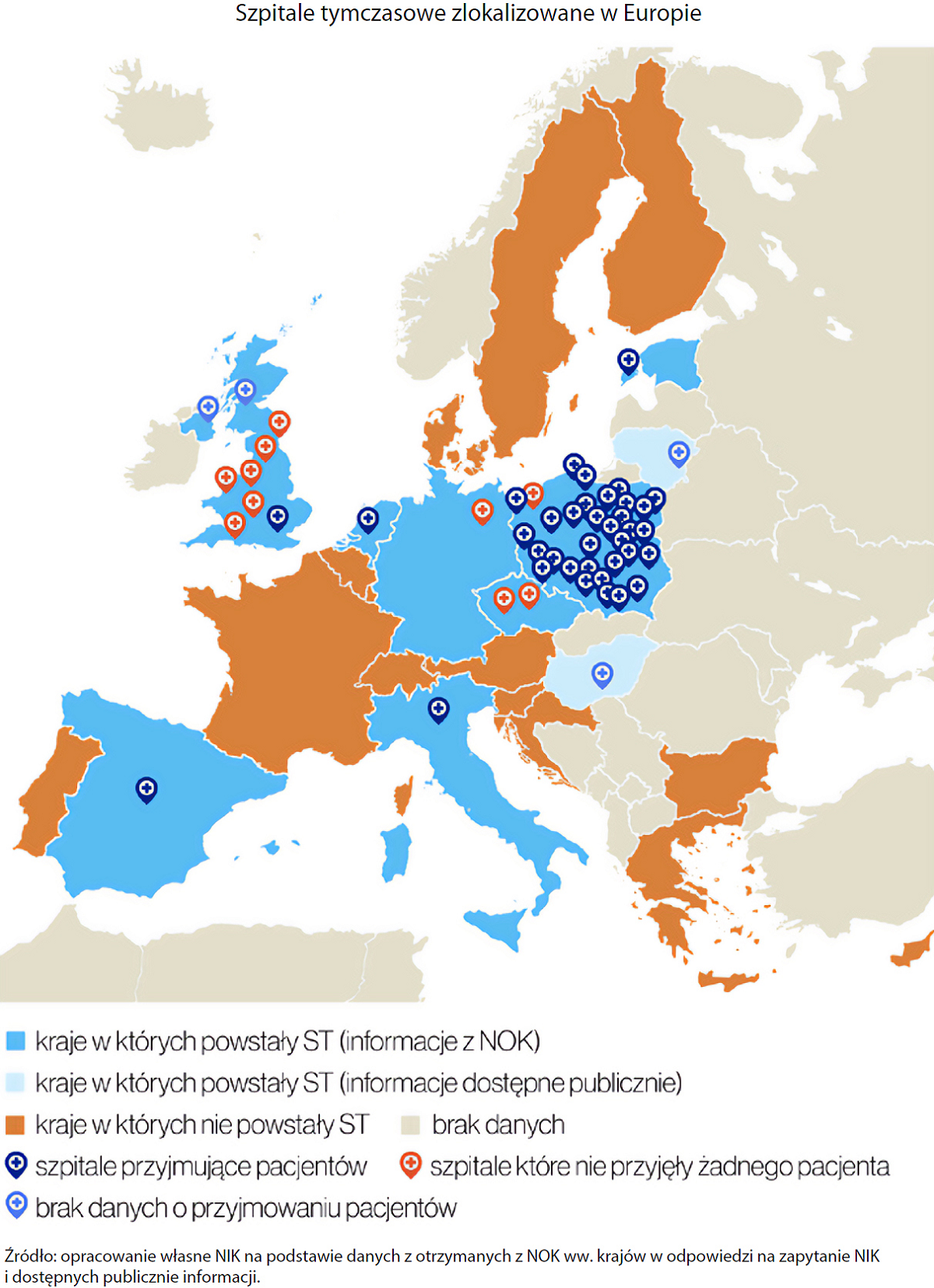
Mimo, że decyzję o przygotowaniu planu budowy szpitali tymczasowych Rządowy Zespół Zarządzania Kryzysowego przyjął już 4 kwietnia 2020 r., do tworzenia takich placówek przystąpiono dopiero w październiku 2020 r., nie tylko bez planu, analizy danych o sytuacji epidemicznej i dostępności kadr medycznych, ale także bez kalkulacji kosztów adaptacji obiektów, określenia limitów wydatków (zarówno ogółem, jak i w odniesieniu do poszczególnych szpitali), oraz bez oszacowania kosztów udzielania w takich szpitalach świadczeń leczniczych. Pominięto także opinie specjalistów z Wojskowego Instytutu Medycznego, którzy na podstawie doświadczeń z misji we Włoszech i USA opracowali polski model przenośnego szpitala z kontenerów.
Decyzje administracyjne w sprawie utworzenia i organizacji skontrolowanych przez NIK szpitali tymczasowych wydawali na podstawie specustawy, naruszając w różnym stopniu przepisy Kodeksu postępowania administracyjnego: premier (12), minister zdrowia (26) i wojewodowie (3).
Minister aktywów państwowych i szef kancelarii premiera zawierali umowy na tworzenie takich placówek ze spółkami z udziałem Skarbu Państwa, wskazanymi przez premiera. W przypadku 10 na dwanaście utworzonych szpitali umowy podpisywano dopiero po przyjęciu przez nie pierwszych pacjentów. 11 umów nie przewidywało kar umownych, rozliczenie sprzętu wydłużono do grudnia 2022 r., a i tak nie udało się zakończyć tego procesu w podanym terminie. Do października 2022 r. minister aktywów państwowych i szef kancelarii premiera nie rozliczyli ostatecznie wydatków poniesionych przez większość spółek na budowę szpitali tymczasowych.
W dwóch przypadkach na 16 skontrolowanych umów strony zawarły postanowienia niezgodne z wydanymi decyzjami o utworzeniu szpitali tymczasowych. W efekcie we Wrocławiu wydano ponad 11,4 mln zł na budowę nowych obiektów szpitalnych w sytuacji, gdy decyzja przewidywała jedynie adaptację istniejących obiektów. Natomiast w Tarnowie przez ponad 5 miesięcy (do zmiany decyzji przez premiera) wyznaczona spółka ponosiła koszty najmu obiektu, w którym nie powstał szpital tymczasowy. Łączna kwota wydanych niecelowo i niegospodarnie środków wyniosła ponad 2 mln zł i została zrefundowana spółce przez Ministerstwo Aktywów Państwowych
Szpitale tymczasowe - drogie i w wielu przypadkach drogie
Finansowaniu wydatków m.in. związanych ze szpitalami tymczasowymi służyć miał Fundusz Przeciwdziałania COVID-19, który został wyłączony ze sfery objętej regulacjami dotyczącymi sektora finansów publicznych, przez co mechanizmy zabezpieczające optymalne wydatkowanie środków publicznych, zawarte w tych regulacjach, nie mogły być stosowane. Premier, minister zdrowia i minister aktywów państwowych, którzy byli upoważnieni do składania dyspozycji wypłaty środków pochodzących z Funduszu Przeciwdziałania COVID-19 (FPC), nie ustanowili skutecznych mechanizmów kontroli, zapewniających gospodarne wydatkowanie tych środków.
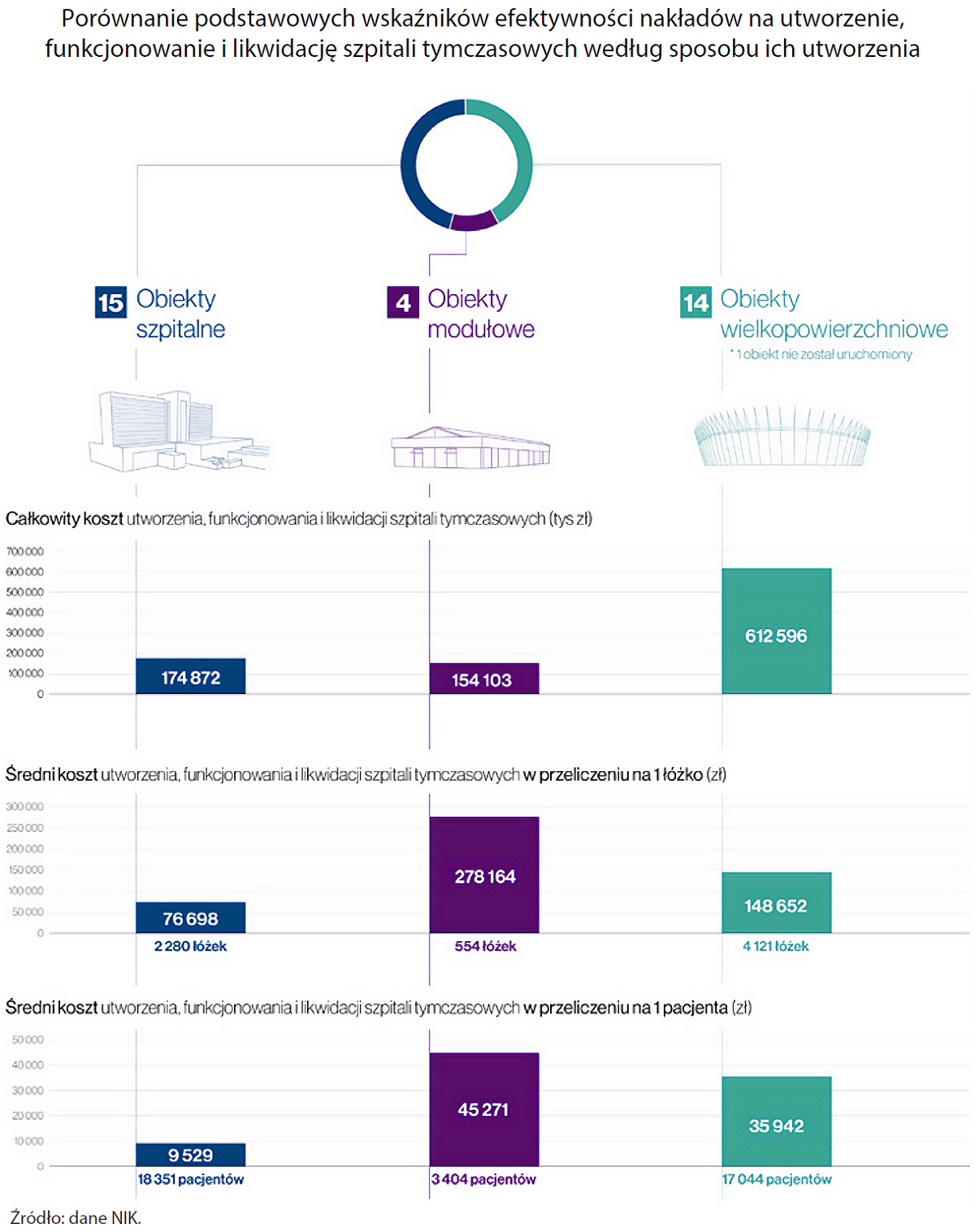
Na utworzenie, funkcjonowanie i likwidację wszystkich szpitali tymczasowych przeznaczono w sumie 941,6 mln zł.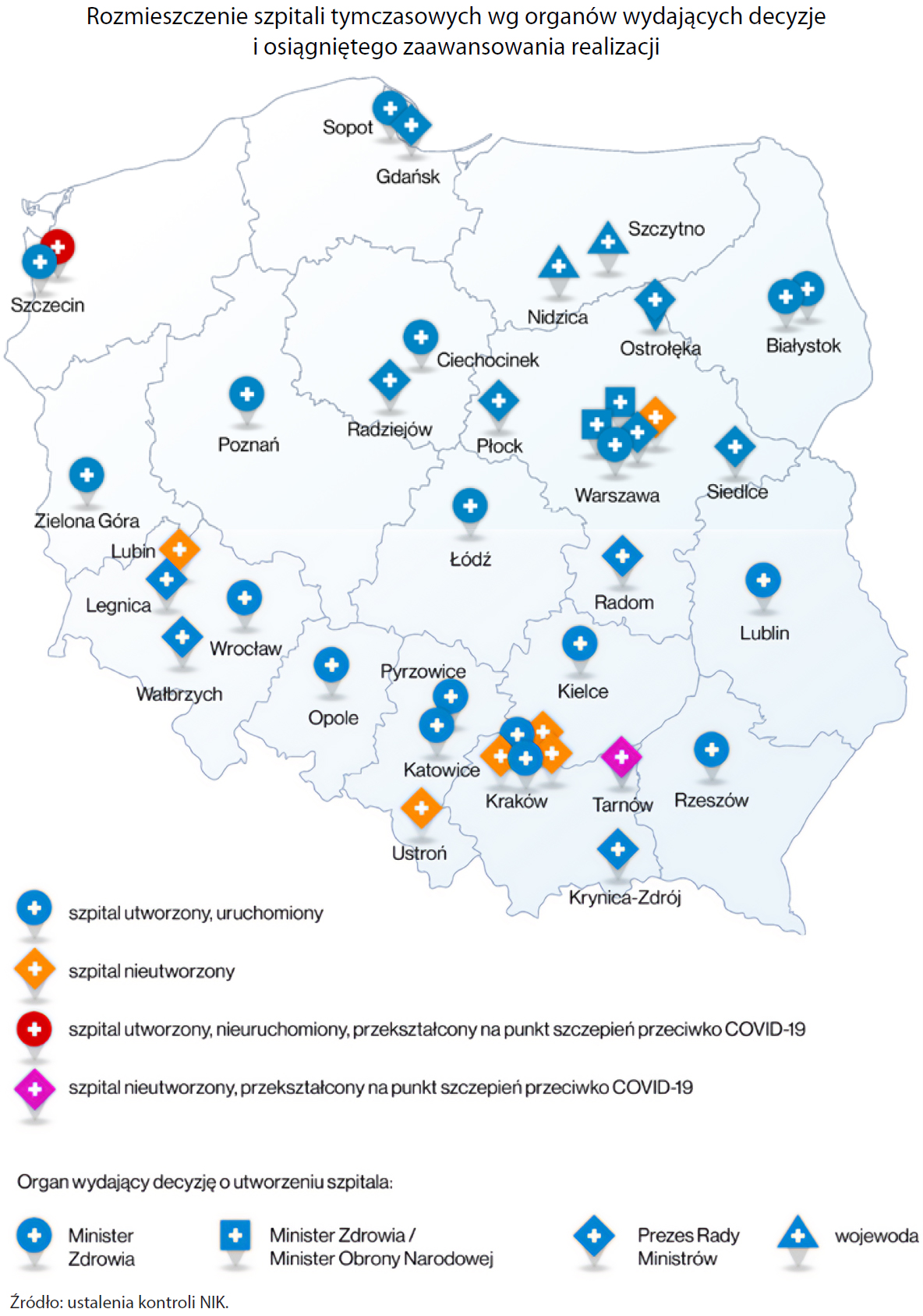
Powstało:
- 15 szpitali tymczasowych w obiektach wcześniej przeznaczonych do udzielania świadczeń leczniczych,
- 4 w tzw. obiektach modułowych wykonanych z kontenerów,
- 14 w obiektów wielkopowierzchniowych zaadaptowanych na potrzeby udzielania świadczeń leczniczych (Stadion Narodowy, centra wystawiennicze, hangary, hale widowiskowo-sportowe). W oparciu o decyzję ministra zdrowia takie placówki powstały w Katowicach, Opolu, Kielcach, Krakowie (Hala Expo), w Lublinie, Białymstoku (sala sportowa UMed), Wrocławiu, Poznaniu, Łodzi i Szczecinie (nieuruchomiony ST w Netto Arena). Lokalizację czterech kolejnych szpitali tymczasowych wskazali: premier - na Stadionie Narodowym w Warszawie, minister zdrowia w Gdańsku i w Pyrzowicach, a minister obrony narodowej w Warszawie przy ulicy Żwirki i Wigury.
Niemal 175 mln zł przeznaczonych na uruchomienie szpitali tymczasowych w obiektach przeznaczonych do udzielania świadczeń leczniczych, co do zasady wydano, jak ocenia NIK, w sposób celowy, efektywny i przynoszący trwałe rezultaty. Dowodzą tego wskaźniki poniesionych kosztów w przeliczeniu na jedno utworzone łóżko – ok. 77 tys. zł i na jednego leczonego pacjenta – 9,5 tys. zł, a także możliwość dalszego wykorzystywania zaadaptowanych obiektów do leczenia pacjentów ze schorzeniami innymi niż COVID-19.
Ok. 151 mln zł. wydano na stworzenie czterech szpitali tymczasowych w technologii modułowej. W tym przypadku NIK także nie ma zastrzeżeń - dwa z tych szpitali są nadal wykorzystywane do udzielania świadczeń, pozostałe mogą być przekazane innemu użytkownikowi i zmontowane w dowolnym miejscu jako np. szpitale wojskowe.
Zdaniem NIK sposób niecelowy i nieefektywny wydano ponad 612,6 mln zł na utworzenie, funkcjonowanie i likwidację 14 szpitali tymczasowych zlokalizowanych w obiektach wielkopowierzchniowych. Tak wysokie nakłady wynikały nie tylko z niewielkiego ich wykorzystania, ale także m.in. z konieczności ponoszenia kosztów opłat czynszowych czy kosztów ochrony, których nie było w szpitalach tymczasowych utworzonych w obiektach przeznaczonych do udzielania świadczeń leczniczych. W przypadku samego tylko szpitala zorganizowanego na Stadionie Narodowym w Warszawie na czynsz wydano 36,4 mln zł, eksploatacja kosztowała 8,5 mln zł, ochrona 4,3 mln zł, a koszty z tytułu opłaty technicznej wyniosły 1,9 mln zł.
Do wysokich - w porównani z innymi rozwiązaniami - kosztów funkcjonowania szpitali tymczasowych w obiektach wielkopowierzchniowych, przyczyniło się również utrzymywanie tych jednostek w wynajętych obiektach w czasie, gdy nie były w nich udzielane świadczenia ze względu na zawieszenie działalności od czerwca do listopada 2021 r. Ministerstwo Zdrowia i Ministerstwo Obrony Narodowej nazywały te placówki szpitalami pasywnymi, które w pełni przygotowano do podjęcia działalności, ale były pozbawione personelu medycznego. W przypadku szpitala na Stadionie Narodowym w Warszawie koszty czynszu i innych opłat za okres gdy szpital nie działał wyniosły ponad 11 mln zł, w przypadku szpitala we Wrocławiu – 6,9 mln zł, szpitala w Poznaniu – 6,9 mln zł, a placówki w Łodzi – 3,7 mln zł.
W opinii NIK, gdyby minister zdrowia umiejętnie wykorzystywał dostępne mu dane nie tworzyłby szpitali tymczasowych w obiektach wielkopowierzchniowych i nie płaciłby za ich gotowość do udzielania w nich świadczeń, powodującą ograniczenie dostępności do świadczeń dla pacjentów cierpiących na inne schorzenia. Z danych wynikało bowiem, że nawet bez takich placówek była zachowana bezpieczna rezerwa łóżek covidowych, odpowiadająca od ok. 14% do ponad 95% liczby pacjentów z COVID-19, hospitalizowanych danego dnia w Polsce.
Kontrola przeprowadzona przez NIK pokazała także, że ani minister zdrowia, ani premier nie przeprowadzili systemowej analizy i oceny tworzenia, działania i likwidacji szpitali tymczasowych z punktu widzenia efektywności organizacyjnej tego rozwiązania, jak i z punktu widzenia efektywności wydania środków publicznych na ten cel. Zaniechanie to jest szczególnie istotne w przypadku ministra zdrowia, którego pozycja (koordynator działań innych organów i instytucji) w przypadku ogólnopolskiego kryzysu wywołanego epidemią jest szczególna i który powinien na bieżąco analizować zagadnienia związane z działalnością szpitali tymczasowych, a w przypadku wykrycia nieprawidłowości – podejmować działania korygujące i naprawcze.
9 mld złotych na dodatki covidowe - poza kontrolą Ministra Zdrowie i NFZ
NIK negatywnie oceniła przygotowanie i realizację Poleceń Ministra Zdrowia w sprawie dodatków covidowych. W latach 2020-2021 wydano na nie blisko dziewięć mld zł. Minister zdrowia i prezes NFZ nieprawidłowo i nieskutecznie nadzorowali zarówno przygotowanie jak i realizację poleceń. Ponadto zaniechali kontroli prawidłowości przyznawania i wypłacania dodatków covidowych oraz nie reagowali na nieprawidłową realizację umów w sprawie dodatków przez szpitale i stacje pogotowia ratunkowego. Zdaniem NIK istnieje ryzyko braku możliwości oszacowania niezasadnie wydatkowanych kwot dodatków oraz wysokie prawdopodobieństwo, że zwrot tych środków nie będzie możliwy. W konsekwencji część aktywów Funduszu Przeciwdziałania COVID-19 trzeba będzie uznać za utracone.
Minister zdrowia dopuścił do wystąpienia istotnych wad systemu przyznawania dodatków covidowych, które spowodowały m.in. wypłatę dodatków:
- osobom nieuprawnionym (np. w oddziałach „niecovidowych” za kontakt z pacjentem tylko podejrzanym o zakażenie wirusem SARS-CoV-2);
- kilkukrotnie tej samej osobie za dany miesiąc ponad limit 15 tys. zł (nawet 41,5 tys. zł miesięcznie);
- w kwocie 15 tys. zł pomimo zaledwie kilkuminutowego, czy jednorazowego wykonywania świadczeń zdrowotnych również wobec pacjentów tylko podejrzanych o zakażenie wirusem SARS-CoV-2;
- nawet 31 osobom personelu medycznego przypadającym na jedno łóżko covidowe czy też 23 osobom na pacjenta – w wyniku stosowania interpretacji ministra zdrowia, że uprawnienie do dodatku dotyczyło również personelu medycznego zatrudnionego w oddziałach „niecovidowych”.
Utworzone przez ministra zdrowia „narzędzie finansowe”, mające na celu wsparcie personelu zapewniającego opiekę pacjentom covidowym, uległo wypaczeniu i stało się mechanizmem transferu „dodatkowych wynagrodzeń” dla personelu szpitali, który często nie był uprawniony do ich pobierania.
W ocenie NIK istnieje ryzyko braku możliwości oszacowania niezasadnie wydatkowanych kwot dodatków oraz wysokie prawdopodobieństwo, że zwrot tych środków nie będzie możliwy, a część aktywów Funduszu Przeciwdziałania COVID-19 trzeba będzie uznać za utracone.
Najważniejsze ustalenia kontroli
W latach 2020-2021 minister zdrowia przekazał prawie dziewięć mld zł na dodatki covidowe na podstawie czterech Poleceń, które wypłacano przez niemal dwa lata (od maja 2020 r. do marca 2022 r.).
Minister zobowiązał NFZ do przekazania środków finansowych podmiotom leczniczym na wypłatę dodatków uprawnionym osobom personelu medycznego i niemedycznego (na podstawie poleceń ministra zdrowia z 29 kwietnia 2020 r. i 4 września 2020 r.), a stacjom pogotowia ratunkowego (w 2020 r.) i wojewodom (w 2021 r.) – na wypłatę dodatków dyspozytorom medycznym (na podstawie poleceń ministra zdrowia z 16 listopada 2020 r. i 23 marca 2021 r.).
Warunki otrzymania dodatku covidowego były różne w okresach obowiązywania poleceń ministra zdrowia, w zależności od wprowadzonych przez ministra zmian kryteriów przyznawania dodatków, a także od rodzaju udzielanych świadczeń zdrowotnych i rodzaju podmiotu leczniczego (w tym miejsca udzielania świadczeń zdrowotnych).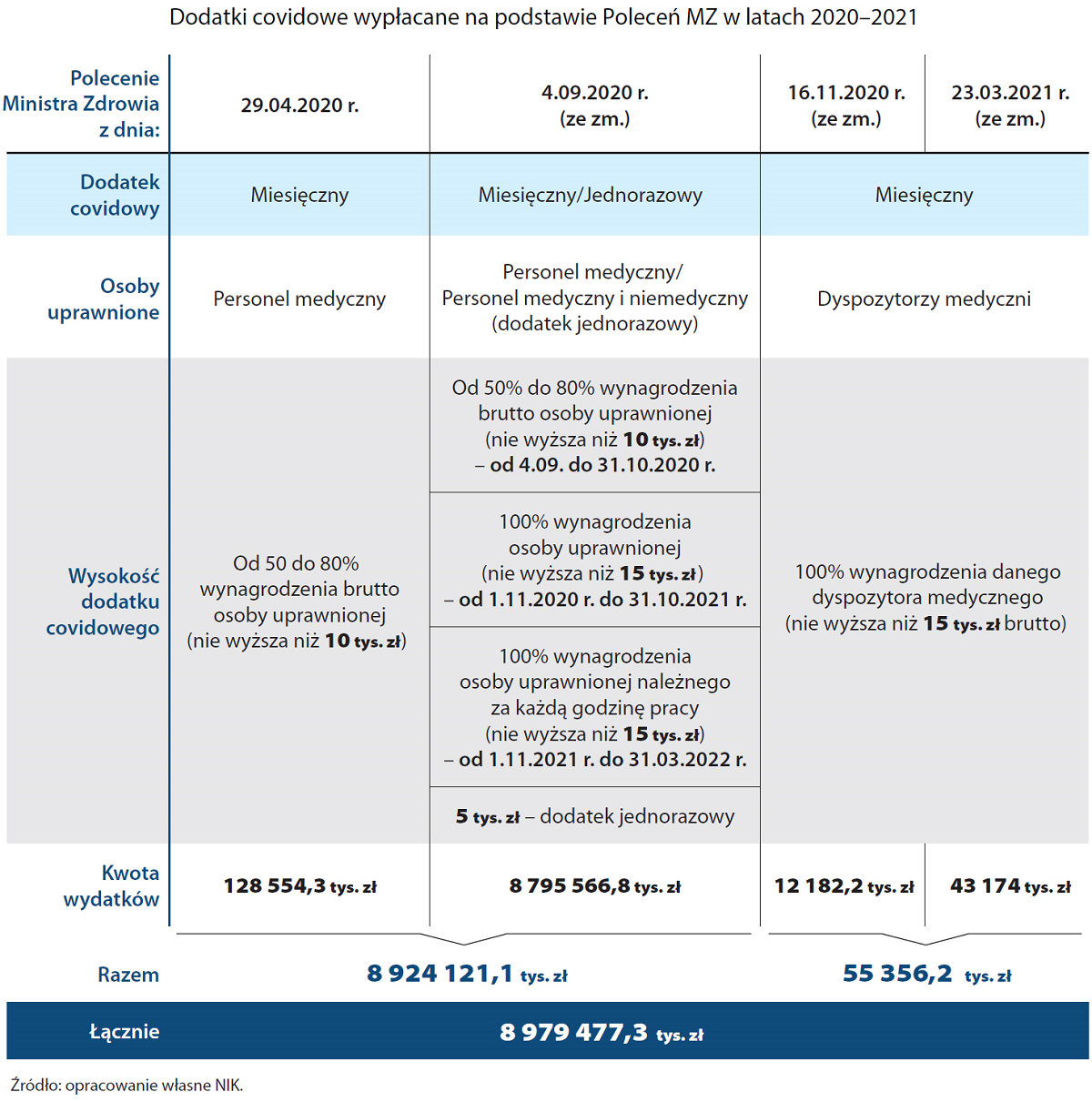
Minister zdrowia dopuścił do wystąpienia istotnych wad systemu przyznawania dodatków covidowych, z których najważniejsze dotyczyły m.in.:
- niejednoznacznego określenia warunku przyznania dodatków w poleceniu ministra zdrowia z 4 września 2020 r. i jego załączniku (po zmianie z 30 września 2020 r.), poprzez zamienne używanie spójników „lub” oraz „i” odnoszących się do kontaktu personelu z pacjentami z podejrzeniem i/lub zakażeniem wirusem SARS-CoV-2. Błąd ten powielił NFZ, który nieprawidłowo opracował wzór umowy w sprawie dodatków, a następnie dyrektorzy 13 (z 16) Oddziałów Wojewódzkich NFZ, którzy zawarli umowy umożliwiające wypłatę dodatków personelowi medycznemu udzielającemu świadczeń zdrowotnych, w szpitalach II i III poziomu zabezpieczenia, także pacjentom tylko podejrzanym o zakażenie wirusem SARS-CoV-2. W konsekwencji powyższego w 13 województwach, na podstawie nieprawidłowych umów, wydatkowano środki w wysokości 2,9 mld zł (32,6% wydatków ogółem), z których część otrzymały osoby nieuprawnione;
- nieprecyzyjnego określenia w Poleceniu MZ z 4 września 2020 r. pojęcia szpitala III poziomu zabezpieczenia, co umożliwiało wypłatę dodatków personelowi za leczenie pacjentów zakażonych wirusem w innych zakresach świadczeń zdrowotnych niż te, dla których podmiot leczniczy ustanowiono tego rodzaju szpitalem (tj. III poziomu zabezpieczenia). Przykładowo szpital III poziomu w zakresie psychiatrii mógł wypłacać dodatki personelowi medycznemu uczestniczącemu w leczeniu zakażonych pacjentów w innych zakresach niż psychiatria (np. leczonym w zakresie neurologii czy rehabilitacji), choć podmiot leczniczy miał status szpitala III poziomu jedynie w zakresie psychiatrii;
- nieprecyzyjnego określenia w poleceniu ministra zdrowia z 4 września 2020 r. i 16 listopada 2020 r. warunków i zasad (kryteriów) przyznawania dodatków, co wymagało udzielania przez Ministerstwo Zdrowia licznych wyjaśnień, informacji i interpretacji (zawartych m.in. w 876 pismach), które nie zostały uwzględnione, ani w kolejnych zmianach poleceń ministra zdrowia (choć de facto je modyfikowały), ani w umowach w sprawie dodatków zawartych przez podmioty lecznicze z dyrektorami Oddziałów NFZ. Żadne z ww. pisemnych stanowisk – zdaniem ministra zdrowia – nie miało charakteru wiążącego. Minister nie podjął więc adekwatnych działań zaradczych polegających na dokonaniu formalnych zmian Poleceń doprecyzowujących warunki i zasady przyznawania oraz wypłaty dodatków, przez co nie zapewnił zasadnego i racjonalnego wydatkowania środków z Funduszu Przeciwdziałania COVID-19.
Najistotniejszą interpretacją Ministra mającą negatywny wpływ na sposób realizacji polecenia ministra zdrowia z 4 września 2020 r. oraz wysokość kwot przyznanych dodatków – za okres od listopada 2020 r. do maja 2021 r. – było przyjęcie, że uprawnienie do dodatku dotyczyło również personelu medycznego zatrudnionego na oddziałach szpitalnych nieobjętych decyzją wojewody o uznaniu danego podmiotu leczniczego za szpital II/III poziomu zabezpieczenia, pod warunkiem udzielania świadczeń zdrowotnych pacjentom podejrzanym/zakażonym wirusem SARS-CoV-2 w sposób „nieincydentalny”. Za okres siedmiu miesięcy wydatkowano w tych szpitalach 3,6 mld zł, co stanowiło aż 40% wydatków ogółem. Interpretacja ta spowodowała dwa poważne skutki:
- umożliwiła wypłatę dodatków w oddziałach „niecovidowych” (tj. takich, które nie realizowały polecenia wojewody o zapewnieniu łóżek covidowych)
- dopuściła do nierównego traktowania personelu medycznego, realizującego takie same zadania związane z zapobiegniem, przeciwdziałaniem i zwalczaniem COVID-19 w różnych podmiotach leczniczych, np. podmiotach wykonujących wymazy w celu potwierdzenia zakażenia wirusem SARS-CoV-2 (w stacjonarnych i mobilnych punktach wymazowych) lub w ambulatoryjnej opiece specjalistycznej, które nie były objęte systemem „dodatkowych wynagrodzeń”.
Podkreślić także trzeba, że powyższa interpretacja skutkowała odmiennym rozumieniem i stosowaniem pojęcia szpitala II/III poziomu zabezpieczenia: rozszerzającym – na potrzeby wypłaty dodatków covidowych, zawężającym – na potrzeby udzielania świadczeń zdrowotnych i rozliczania ich przez NFZ.
Jednocześnie niezdefiniowanie używanego przez ministra w interpretacjach (stanowiskach) pojęcia „nieincydentalnego” uczestniczenia w udzielaniu świadczeń zdrowotnych doprowadziło do przyzwolenia na dowolność decyzji kierowników podmiotów leczniczych w kwestii przyznawania dodatków. W konsekwencji umożliwiało przyznanie dodatku w pełnej wysokości 100% wynagrodzenia, a także maksymalnie 15 tys. zł, pomimo zaledwie kilkuminutowego czy jednorazowego wykonywania świadczeń chorym pacjentom, a także pacjentom tylko podejrzanym o zakażenie wirusem SARS-CoV-2.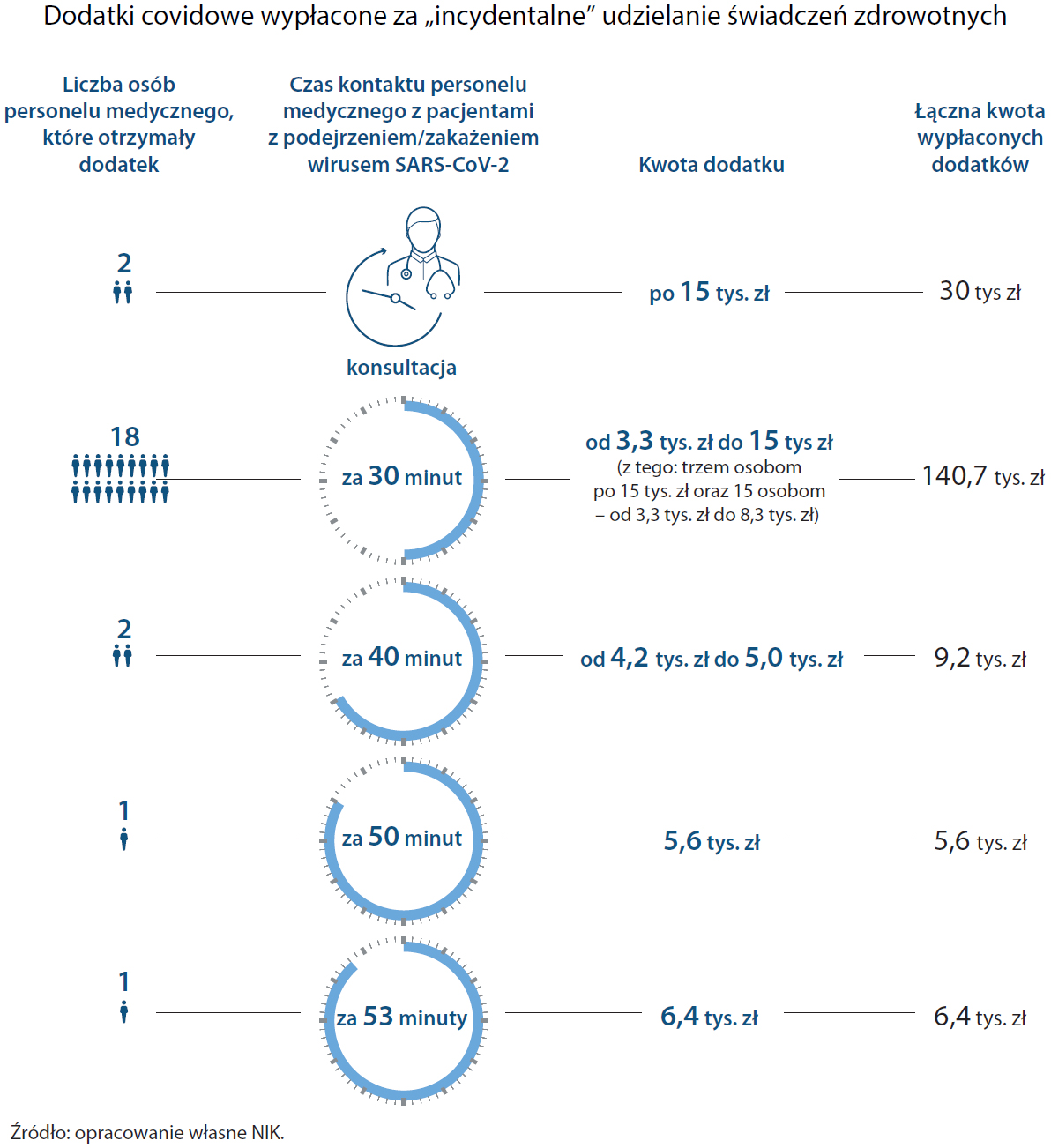
Ustalone przez ministra zasady przyznawania dodatków umożliwiały wypłacanie go ponad limit 15 tys. zł za dany miesiąc tej samej osobie – z tytułu wykonywania pracy w różnych podmiotach leczniczych (nawet 41,5 tys. zł miesięcznie) lub w sytuacji świadczenia pracy w jednym podmiocie na podstawie różnych umów. Skutkowało to finansowym uprzywilejowaniem takich osób w odniesieniu do osób pracujących wyłącznie na podstawie jednej umowy w jednym podmiocie leczniczym.
Stosowanie ww. interpretacji przez kierowników podmiotów leczniczych skutkowało także składaniem przez szpitale wielokrotnych korekt zapotrzebowań na środki finansowe, w tym dotyczących dodatków wypłacanych w ramach II/III poziomu zabezpieczenia. Składane korekty miały wpływ na znaczne zwiększenie liczby osób zgłoszonych do dodatków za dany miesiąc (nawet o ponad 150%) oraz pierwotnie przekazanych środków finansowych (nawet o ponad 100%). W wyniku korygowania liczby zgłoszonych osób – wskaźnik osób personelu medycznego wyniósł nawet 31 osób na jedno łóżko covidowe i 23 osoby na pacjenta – w kontrolowanych szpitalach. Uwzględniając dane z Oddziałów NFZ, odnoszące się do liczby osób zgłaszanych do dodatków, wskaźnik ten wyniósł nawet 36 osób na jedno łóżko covidowe.
Wprowadzone przez ministra zdrowia regulacje uprawniały wyłącznie kierowników podmiotów leczniczych do przyznania i wypłaty dodatków. NIK negatywnie oceniła pozostawienie tak szerokich kompetencji związanych z uznaniowością decyzji w obszarze „wynagrodzeń” tylko jednej osobie, w sytuacji stwierdzonego przez NIK braku narzędzi umożliwiających weryfikację składanych przez podmioty lecznicze zapotrzebowań na środki, przed przekazaniem tych środków na wypłatę dodatków przez Oddziały NFZ.
Dyspozytorzy medyczni otrzymali dodatki w kwocie 55,4 mln zł z pominięciem restrykcyjnego wymogu (i ryzyka) związanego z wykonywaniem czynności zawodowych w bezpośrednim kontakcie z pacjentami zakażonymi wirusem SARS-CoV-2 (na jakie narażony był personel medyczny i niemedyczny w podmiotach leczniczych). Ministerstwo nie wprowadziło ograniczeń pracy dyspozytorów medycznych wyłącznie w dyspozytorniach. Zapewniło to co prawda dodatkową obsadę personelu medycznego w Zespołach Ratownictwa Medycznego (ZRM), ale skutkowało wypłatą tej samej osobie dwukrotnie dodatków za dany miesiąc, jeśli wykonywała pracę także w ZRM. Umożliwienie pracy dyspozytorom w ZRM nie sprzyjało jednak zapewnieniu pełnej obsady kadrowej w dyspozytorniach medycznych, gdyż w związku z brakami kadrowymi (spowodowanymi m.in. zwiększoną zachorowalnością), wystąpiły przypadki wykonywania zadania dyspozytora przez ratowników medycznych.
Minister nie skorzystał z przysługujących mu uprawnień kontrolnych i nie przeprowadził w latach 2020-2021 kontroli:
- Centrali NFZ – w zakresie realizacji zadania określonego w dwóch poleceniach ministra zdrowia oraz
- podmiotów leczniczych i wojewodów – w zakresie wykonywania obowiązków określonych w czterech Poleceniach MZ.
W konsekwencji minister zdrowia wydał na dodatki covidowe blisko dziewięć mld zł w latach 2020-2021, bez kontroli i sprawdzenia czy wypłacane dodatki były należne, tj. czy:
- kierownicy uprawnionych podmiotów (w tym ich podwykonawcy) prawidłowo ustalili osoby uprawnione i uznali, że zostały spełnione warunki, umożliwiające wypłatę dodatków;
- wypłacone dodatki nie przekraczały maksymalnej kwoty (15 tys. zł) lub czy były proporcjonalnie obniżane w przypadku świadczenia pracy przez niepełny miesiąc;
- faktycznie przekazano dodatki osobom uprawnionym, a niewykorzystane środki finansowe zwrócono.
Kontroli sposobu wykonywania obowiązków zaniechał również prezes NFZ (odpowiednio w Oddziałach NFZ i podmiotach leczniczych).
Istotnym problemem w prawidłowej kwalifikacji osób uprawnionych do otrzymania jednorazowych dodatków było ustalenie wykonywania czynności zawodowych w warunkach bezpośredniego kontaktu z pacjentami z podejrzeniem i zakażeniem wirusem SARS-CoV-2. W związku z tym, że zarówno minister (w Poleceniu z 4 września 2020 r.), jak i prezes NFZ (we wzorach umów) nie wprowadzili wymogu dokumentowania tego faktu, nie wszystkie kontrolowane podmioty lecznicze były w stanie potwierdzić (zweryfikować) spełnienie ww. warunku przez osoby, którym wypłacono jednorazowe dodatki.
Trzy (z czterech) kontrolowanych Oddziałów NFZ wprowadziły obowiązek udostępniania przez podmioty lecznicze dodatkowych danych umożliwiających przeprowadzenie ograniczonej weryfikacji przestrzegania kryteriów przyznawania dodatków covidowych. Nie wyeliminowało to jednak ryzyka przekazania środków osobom nieuprawnionym lub w nieprawidłowej wysokości, a także przekazania podmiotowi większych środków finansowych niż faktycznie podmiot ten wypłacił personelowi – stwierdzono przypadki przekazania zawyżonych środków nawet łącznie o 13,8 mln zł (15 szpitalom). Zweryfikowanie prawidłowości przyznawania i wypłacania dodatków możliwe było wyłącznie w kontrolach przeprowadzonych bezpośrednio w podmiotach leczniczych, których nie przeprowadził zarówno minister, jak i prezes NFZ (w tym przez swoje oddziały).
Podmioty lecznicze nie mogły prawidłowo realizować polecenia ministra zdrowia z 4 września 2020 r., gdyż zasady i warunki przyznawania dodatków nie zostały prawidłowo i rzetelnie określone w umowach, zawartych na podstawie wzorów opracowanych przez prezesa NFZ, a przede wszystkim przez ministra w ww. poleceniu. Podmioty lecznicze naruszały również warunki i zasady wypłaty dodatków, które określono w umowach precyzyjnie i jednoznacznie. Nieprawidłowości stwierdzono we wszystkich (15) skontrolowanych podmiotach leczniczych. Polegały m.in. na przyznawaniu ich osobom nieuprawnionym lub nieprzyznawaniu ich osobom uprawnionym, a także w nieprawidłowej wysokości, w tym w maksymalnej wysokości 15 tys. zł bez jego proporcjonalnego obniżania, z powodu świadczenia pracy przez niepełny miesiąc. Stwierdzono także przypadki wypłaty dodatków w oddziałach, w których w ogóle nie hospitalizowano zakażonych pacjentów (w danym miesiącu).
Podmioty lecznicze w sposób niejednolity przyznawały jednorazowe dodatki również personelowi niemedycznemu, poprzez uznawanie lub nieuznawanie za uprawnione osoby z tych samych grup zawodowych. Na przykład jednorazowe dodatki otrzymały (lub nie otrzymały) w poszczególnych podmiotach następujące osoby: sekretarki medyczne, konserwatorzy, statystycy medyczni, hydraulicy, archiwiści, magazynierzy, kapelani.
W toku kontroli ustalono też, że niektóre szpitale tymczasowe wystąpiły o środki finansowe na dodatki covidowe, a niektóre nie. Ponadto część szpitali tymczasowych nie rozliczyła z NFZ należności wypłaconych szpitalom tymczasowym o środki przekazane na dodatki, mimo takiego obowiązku.
Wnioski
Po zakończeniu czynności kontrolnych, NIK skierowała zarówno do ministra zdrowia, jak i prezesa NFZ wnioski o przeprowadzenie czynności kontrolnych, w zakresie prawidłowości realizacji przez podmioty lecznicze umów w sprawie dodatków, w celu wyegzekwowania zwrotu nienależnie wydatkowanych środków na dodatki w przypadkach ustalenia nieprawidłowości w ich wypłacie.
Wyniki kontroli stanowiły podstawę do sformułowania dwóch wniosków do ministra zdrowia, m.in. o podjęcie działań w celu wypracowania rozwiązań systemowych wynagradzania osób uczestniczących w udzielaniu świadczeń zdrowotnych w sytuacji analogicznej do epidemii COVID-19, a także dwóch wniosków do prezesa NFZ o:
- podjęcie działań w celu wprowadzenia rozwiązań systemowych umożliwiających skuteczne monitorowanie przez NFZ przekazywania środków na dodatkowe wynagrodzenia osób w sytuacji analogicznej do zaistniałej epidemii COVID-19;
- rozliczenie należności wypłaconych szpitalom tymczasowym – o środki przekazane na dodatki.
Najwyższa Izba Kontroli
przesłano: 12.09.2023 / foto tytułlowe: nik.gov.pl




 Rekordowa kara za oszustwa związane z importem produktów rolnych z Ukr...
Rekordowa kara za oszustwa związane z importem produktów rolnych z Ukr...
 Rządowa maskarada z maseczkami (zapis konferencji prasowej)...
Rządowa maskarada z maseczkami (zapis konferencji prasowej)...
 Z HISZPANII ZAMIAST SUSZONYCH WARZYW PRZYJECHAŁO 39 KG MARIHUANY...
Z HISZPANII ZAMIAST SUSZONYCH WARZYW PRZYJECHAŁO 39 KG MARIHUANY...
 Sygnały alarmowe i komunikaty ostrzegawcze obowiązujące na terytorium ...
Sygnały alarmowe i komunikaty ostrzegawcze obowiązujące na terytorium ...
 Zboże i rzepak z Ukrainy – kto na tym zarobił, a kto stracił (zapis ko...
Zboże i rzepak z Ukrainy – kto na tym zarobił, a kto stracił (zapis ko...
 Uderzenie Wielkopolskiego pionu PZ Prokuratury Krajowej w zorganizowan...
Uderzenie Wielkopolskiego pionu PZ Prokuratury Krajowej w zorganizowan...
 Akt oskarżenia ws. grupy wyłudzającej VAT...
Akt oskarżenia ws. grupy wyłudzającej VAT...
 Prokuratura Regionalna w Krakowie: Akt oskarżenia w sprawie śledztwa, ...
Prokuratura Regionalna w Krakowie: Akt oskarżenia w sprawie śledztwa, ...



Napisz komentarz
Komentujesz jako: Gość Facebook Zaloguj